Nguyên nhân khiến bé 7 tuổi khó nói, tứ chi yếu liệt
Theo thông tin trên VietNamNet, bệnh nhi H.Đ.H (7 tuổi, trú tại Tân Sơn, Phú Thọ) được đưa vào Bệnh viện Sản Nhi tỉnh Phú Thọ trong tình trạng yếu liệt tứ chi kèm theo khó nói.
Người nhà kẻ, 5 ngày trước khi vào viện, bé xuất hiện triệu chứng yếu liệt tứ chi theo cơn ngắn, có tình trạng khó nói nhưng không sốt, không đau đầu, đại tiểu tiện tự chủ. Gia đình đưa bé tới khám tại Trung tâm y tế huyện, trẻ được chỉ định chụp cắt lớp vi tính sọ não nhưng không phát hiện bất thường nên được yêu cầu tiếp tục theo dõi tại nhà.
Tuy nhiên, trẻ liên tiếp xuất hiện cơn yếu liệt chi. Đến ngày 18/2, tình trạng của bệnh nhi nặng hơn, gia đình đưa vào Bệnh viện Sản Nhi tỉnh Phú Thọ khám. Lúc này, trẻ khó thở nhiều phải thở oxy hỗ trợ, mệt mỏi, tứ chi yếu liệt, cơ lực còn 3/5, khó nói, đại tiểu tiện không tự chủ, có dấu hiệu liệt thần kinh khu trú.
Trẻ nhanh chóng được chiếu chụp và phát hiện tổn thương phía trước cầu não. Kết hợp với các chuyên gia tại Hà Nội, các bác sĩ chẩn đoán trẻ bị nhồi máu nhu mô não - một dạng đột quỵ, cầu não và thân não.
Sau 20 ngày điều trị, trẻ đã đi lại được bình thường, nói rõ, ăn uống tốt, đại tiểu tiện tự chủ, không sốt, không nôn, không đau đầu. Trẻ được xuất viện và hẹn tái khám sau 2 tuần.
Bác sĩ nội trú Nguyễn Võ Lộc - Phó trưởng khoa Hồi sức tích cực - chống độc Bệnh viện Sản Nhi Phú Thọ, cho biết nhồi máu não là căn bệnh nguy hiểm rất hiếm gặp ở trẻ nhỏ.
Nếu không được phát hiện và điều trị kịp thời, bệnh có thể để lại những di chứng rất nặng nề như: rối loạn ngôn ngữ, liệt chân tay, nửa người, liệt cả người, không tự chủ được vận động thông thường, mất kiểm soát đại tiểu tiện do không thể tự chủ.
Thông tin mới nhất về ca nhiễm cúm A/H5 tại Nha Trang
Báo Pháp Luật TP.HCM đưa tin chiều 22/3, bác sĩ Tôn Thất Toàn - Phó giám đốc phụ trách Trung tâm Kiểm soát bệnh tật tỉnh (CDC) Khánh Hòa cho biết, kết quả 5 mẫu bệnh phẩm lấy ngày 21/3, trên đàn gia cầm (gồm 2 mẫu ở đàn gà trong nhà bệnh nhân, 1 mẫu đàn vịt cách nhà 50 m, 2 mẫu chim ở nơi bệnh nhân thường tới) đều cho kết quả âm tính với virus A/H5.
“Kết quả 6 mẫu bệnh phẩm là người cùng phòng với bệnh nhân tại Đại học Nha Trang hiện kết quả âm tính với cúm A. Ngoài ra, kết quả xét nghiệm, theo dõi sức khỏe hàng ngày những người tiếp xúc với trường hợp nhiễm cúm gia cầm (cúm A/H5) cũng ổn định, chưa phát hiện triệu chứng nghi ngờ bệnh”, bác sĩ Toàn thông tin.
Trước đó, nam bệnh nhân Đ. (21 tuổi, địa chỉ tại xã Ninh Trung, thị xã Ninh Hòa, hiện đang là sinh viên tại Đại học Nha Trang) nhiễm cúm A/H5, ở tại ký túc xá Đại học Nha Trang.
Bệnh khởi phát vào ngày 11/3, với triệu chứng sốt, ho đàm. Ngày 15/3, bệnh nhân tới Trung tâm Y tế thị xã Ninh Hòa (cơ sở 2) khám, được chẩn đoán viêm họng - thanh quản cấp, điều trị ngoại trú.
Một ngày sau, bệnh nhân sốt, mệt nhiều nên vào khoa Cấp cứu Bệnh viện Đa khoa khu vực Ninh Hòa, chẩn đoán nhiễm khuẩn ruột, nhiễm trùng huyết, theo dõi sốt xuất huyết Dengue.

Sáng 17/3, bệnh diễn biến nặng chuyển vào Bệnh viện Đa khoa tỉnh Khánh Hòa, khoa Nội tổng hợp thần kinh. Chiều 20/3, kết quả mẫu bệnh phẩm Realtime RT-PCR của Viện Pasteur Nha Trang xác định bị cúm A/H5. Chẩn đoán viêm phổi nặng do cúm A/H5.
Lúc 18h ngày 20/3, chuyển Bệnh viện Bệnh Nhiệt đới tỉnh Khánh Hòa điều trị. Hiện, bệnh nhân Đ hôn mê, không tiếp xúc được.
Về yếu tố dịch tễ, bệnh nhân thường ngày đi học ở trường Đại học Nha Trang, sống và sinh hoạt tại ký túc xá Đại học Nha Trang. Ngày 9/3, bệnh nhân về nhà tại thị xã Ninh Hòa. Chưa ghi nhận tiếp xúc với gia cầm chết/bị bệnh, chưa ghi nhận tiếp xúc với người có triệu chứng/bệnh tương tự, xung quanh chưa ghi nhận ca bệnh tương tự.
Ngày 20/3, CDC Khánh Hòa phối hợp với Bệnh viện Đa khoa tỉnh lập danh sách 14 cán bộ của đơn vị và sáu cán bộ tại Bệnh viện Bệnh Nhiệt đới để theo dõi sức khỏe. Người nhà bệnh nhân gồm mẹ, dì và em gái cũng được theo dõi sức khỏe.
Tại Trường Đại học Nha Trang đã lập danh sách 6 bạn cùng phòng, 60 sinh viên học cùng lớp với bệnh nhân để tiến hành theo dõi sức khỏe. Hiện, 6 mẫu bệnh phẩm là người cùng phòng với bệnh nhân tại Đại học Nha Trang cho kết quả âm tính với cúm A.
Cứu sống sản phụ bị tai biến sản khoa nặng
Báo Giáo Dục và Thời Đại dẫn lời bác sĩ CKII Hồ Thị Mỹ Bình - Trưởng ekip trực cấp cứu Bệnh viện Nguyễn Tri Phương cho biết, sản phụ được chuyển viện cấp cứu từ Bệnh viện Nhà Bè đến Bệnh viện Hùng Vương.
Trong quá trình chuyển viện, nhân viên y tế thấy tình trạng sản phụ không ổn, mệt nhiều, xuất hiện cơn co giật, xuất huyết âm đạo đỏ tươi nên đã quyết định cho xe vào khoa Cấp cứu của Bệnh viện Nguyễn Tri Phương để xử trí.
"Ngay khi tiếp nhận, chúng tôi đã nhận diện đây là một trường hợp tai biến sản khoa rất nặng cần phải tiến hành cấp cứu ngay tại chỗ", bác sĩ Mỹ Bình cho biết.
Sản phụ nhập viện trong tình trạng kém, mệt, da xanh niêm nhạt, huyết áp cao, có cơn sản giật ngoại viện, đau nhiều vì tử cung gò liên tục không có khoảng nghỉ, âm đạo ra huyết đỏ sậm rất nhiều.
Trong khi đó, tình trạng con cũng vô cùng nguy cấp vì suy thai cấp, tim thai nghe rời rạc, nguồn máu nuôi bị ngắt quãng do nhau bong sớm.
Các bác sĩ của Bệnh viện Nguyễn Tri Phương nhanh chóng phát tín hiệu tình huống khẩn cấp cần trợ giúp liên khoa, mổ lấy thai tối khẩn để cứu mẹ và bé trong tình huống rất bị động khi chưa có đầy đủ thông tin về hồ sơ cũng như xét nghiệm cần thiết như những ca phẫu thuật thông thường.
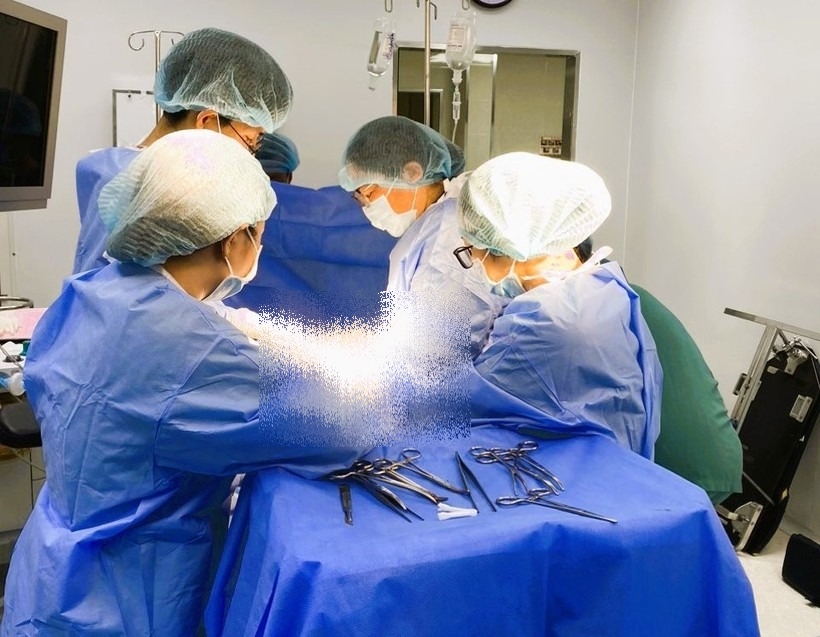
Ca phẫu thuật lấy thai được tiến hành khẩn trương, cấp bách. Nhờ sự phối hợp của các bác sĩ khoa Sản, Cấp cứu, Gây mê - Hồi sức và Nhi, sau 9 phút từ lúc sản phụ nhập viện, một bé gái chào đời với cân nặng 2,5 kg.
Theo bác sĩ Mỹ Bình, hội chứng nhau bong non tác động làm bé giảm phản xạ, có dấu hiệu suy hô hấp nên cần được tiến hành cấp cứu sơ sinh. May mắn, sau một thời gian ngắn, ekip đã nhanh chóng hồi sức thành công cho em bé.
"Khoảnh khắc nghe tiếng khóc đầu tiên của bé cất lên, cả ekip thở phào nhẹ nhõm", bác sĩ Mỹ Bình nói.
Về phần người mẹ, sản phụ mất rất nhiều máu (khoảng hơn 2000ml máu) chiếm khoảng 1/2 tổng lượng máu mẹ do bệnh lý nhau bong non gây ra.
Các bác sĩ khoa Sản đã nhanh chóng phẫu thuật, lấy sạch máu cục, máu loãng và bánh nhau trong lòng tử cung, khâu phục hồi tử cung, cầm máu kỹ lưỡng do nguy cơ rối loạn đông máu diễn ra sau phẫu thuật.
Cố gắng bảo tồn tử cung cho sản phụ, sử dụng thuốc gò tối đa để làm giảm thiểu khả năng máu mất thêm và khôi phục chức năng cầm máu của tử cung.
Sau phẫu thuật, sản phụ phải truyền thêm 6 đơn vị hồng cầu lắng và 4 đơn vị huyết tương tươi đông lạnh cũng như theo dõi liên tục 24/24 để điều trị tình trạng choáng mất máu gây ra.
Sau phẫu thuật 2 ngày, người mẹ vừa thoát cửa tử đã có thể ôm con gái nhỏ bé vào lòng để tập bú.
Đinh Kim (T/h)