Cứu người đàn ông suy tim nặng, nguy cơ tử vong bất cứ lúc nào
Báo Sức Khỏe & Đời Sống đưa tin, các bác sĩ khoa Tim mạch Bệnh viện Đa khoa tỉnh Thanh Hóa vừa thực hiện thành công ca cấy máy phá rung tự động (ICD), cứu sống nam bệnh nhân M.X.D. (68 tuổi, xã Nga Tân, huyện Nga Sơn, tỉnh Thanh Hóa) bị suy tim nặng.
Trước đó, bệnh nhân được gia đình đưa đến bệnh viện trong tình trạng tức ngực, choáng váng, khó thở, huyết áp tụt, mệt mỏi nhiều, có tiền sử suy tim, đã đặt 3 stent động mạch vành từ năm 2020.
Qua thăm khám và làm các xét nghiệm, siêu âm tim, đo điện tim, ghi điện tim bằng thiết bị theo dõi nhịp tim 24 giờ kết quả cho thấy bệnh nhân bị suy tim nặng (độ 3), chức năng co bóp thất trái giảm nặng, phân suất tống máu thất trái EF còn 24%, nhịp nhanh thất bền bỉ.
Các bác sĩ nhận định đây là rối loạn nhịp tim nguy hiểm có thể diễn tiến tử vong do ngưng tim bất kỳ lúc nào. Người bệnh được sử dụng thuốc chống loạn nhịp, điều trị suy tim tích cực tại khoa Nội Tim mạch.
Trong quá trình điều trị theo phác đồ, bệnh nhân xuất hiện nhiều cơn loạn nhịp và phải sốc điện cấp cứu 5 lần. Sau vài ngày điều trị, tình trạng lâm sàng bệnh nhân cải thiện, nhịp tim ổn định. Tuy nhiên 1 ngày sau đó, bệnh nhân lại xuất hiện những cơn nhanh thất dai dẳng trở lại.
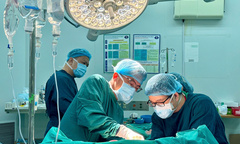
Để dự phòng những cơn loạn nhịp tim khiến nguy cơ đột tử có thể xuất hiện trong trong tương lai, các bác sĩ Khoa Nội tim mạch đã chỉ định cấy máy phá rung tự động (ICD) cho bệnh nhân. Đây là phương pháp hiệu quả và an toàn trong y học hiện đại giúp dự phòng đột tử do các rối loạn nhịp tim nguy hiểm gây ra.
Ca phẫu thuật được thực hiện trong vòng 1,5 giờ đồng hồ. Sau khi cấy máy phá rung tự động (ICD) kết hợp với điều trị nội khoa, hiện sức khỏe bệnh nhân ổn định, không đau ngực, khó thở, huyết động ổn định và đã được xuất viện.
Ghép mạch tự thân cứu người đàn ông bị tai nạn giao thông nguy kịch
Theo báo Tin Tức, bệnh nhân Đ.X.B (57 tuổi, ở Ninh Bình) không may gặp tai nạn giao thông trên đường, được đưa vào cấp cứu tại Bệnh viện Đa khoa Cẩm Phả (Quảng Ninh) với vết thương lớn vùng cổ chảy rất nhiều máu.
Ngay khi tiếp nhận ca bệnh, kíp cấp cứu đã nhanh chóng sơ cứu cầm máu tạm thời và lập tức chuyển Bệnh viện Đa khoa tỉnh Quảng Ninh, nơi có chuyên khoa sâu về phẫu thuật mạch để xử trí tổn thương. Bệnh nhân nhập viện trong tình trạng sốc mất máu, vết thương vùng cổ mất tổ chức lớn vẫn đang chảy máu, kèm nhiều vết thương vùng đầu mặt cổ.
Nhận định đây là cấp cứu tối khẩn, các bác sĩ đã khẩn trương kích hoạt “báo động đỏ” và chuyển thẳng bệnh nhân lên phòng mổ. Các kíp Hồi sức tích cực, Ngoại, Chấn thương chỉnh hình, Thần kinh – Cột sống, chuyên khoa Mắt – Tai mũi họng được nhanh chóng huy động để cùng cấp cứu bệnh nhân.
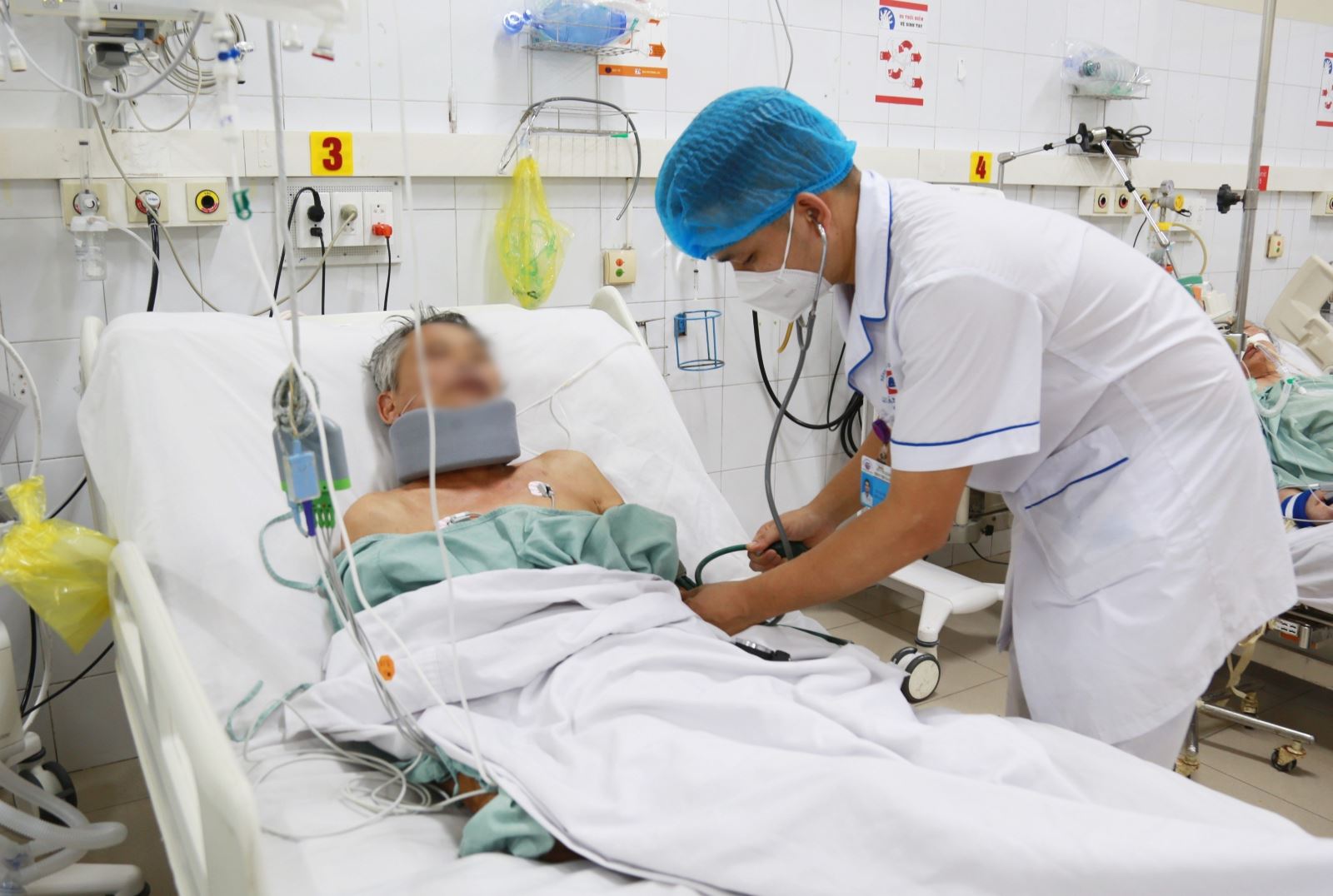
Bác sĩ Phạm Việt Hùng - Trưởng khoa Ngoại Bệnh viện Đa khoa tỉnh Quảng Ninh, người trực tiếp xử trí tổn thương cho biết: “Quan sát thấy vùng cổ phải của bệnh nhân có vết thương dài 15cm sát bờ dưới hàm đang phun nhiều máu, phẫu thuật viên đã tiến hành ép tạm thời và mở rộng vết mổ theo đường đi của mạch cảnh, phát hiện vết thương mất một đoạn tĩnh mạch cảnh trong xuyên sâu đến cột sống cổ, tổn thương động mạch đốt sống.
Các bác sĩ đã tiến hành kẹp tạm thời tĩnh mạch cảnh trong, chèn cơ và khâu cầm máu động mạch đốt sống; đồng thời tiếp tục bóc tách, xẻ dọc tĩnh mạch hiển ở chân trái quấn lại thành hình ống, sau đó khâu ghép nối lại tĩnh mạch cảnh trong. Cùng lúc, các ekip khác kiểm tra xử lý các tổn thương ở vùng đầu mặt. May mắn bệnh nhân không bị tổn thương động mạch cảnh, thần kinh X và thanh khí quản”.
Sau 3 giờ phẫu thuật căng thẳng với 2,5 lít máu được truyền bổ sung, ca mổ diễn ra thành công, các điểm chảy máu đã được cầm, mạch ghép lưu thông tốt. Bệnh nhân được chuyển khoa Hồi sức tiếp tục điều trị. Các tổn thương sọ não, cột sống cổ sau khi chụp cắt lớp vi tính kiểm tra đã được khám chuyên khoa sâu và chỉ định điều trị bảo tồn.
Hiện, bệnh nhân đã tỉnh, được rút ống thở, vết mổ khô, mạch cổ đập tốt và nói chuyện được. Tình trạng hồi phục của bệnh nhân ngoài mong đợi nhờ sự phối hợp kịp thời giữa kíp phẫu thuật và các kíp hồi sức, gây mê chăm sóc, đảm bảo cung cấp máu cứu sống người bệnh kịp thời.
Bác sĩ Phạm Việt Hùng chia sẻ, vết thương mạch máu vùng cổ thường gây tử vong cao tới 30 - 40%, do mất máu cấp và thường có tổn thương đường thở kèm theo. Bệnh nhân nói trên có vết thương mất tổ chức lớn vùng cổ, trong đó có một đoạn tĩnh mạch cảnh trong nhưng may mắn không bị tổn thương động mạch cảnh. Các ekip đã phối hợp cấp cứu kịp thời và đúng cách, cầm máu tốt trước khi chuyển đến Bệnh viện Đa khoa tỉnh Quảng Ninh thực hiện phẫu thuật.
Lây thủy đậu từ con, người đàn ông 32 tuổi tử vong
VietNamNet dẫn thông từ Phó giáo sư, bác sĩ Đỗ Duy Cường - Giám đốc Trung tâm Bệnh Nhiệt đới Bệnh viện Bạch Mai (Hà Nội) cho biết, trung tâm vừa cấp cứu nam bệnh nhân 32 tuổi với chẩn đoán mắc thuỷ đậu có biến chứng viêm phổi, suy gan.
Trước khi vào viện 2 tuần, bệnh nhân có tiếp xúc với con trai mắc thuỷ đậu. Mười ngày sau, bệnh nhân xuất hiện nốt phỏng nước dưới da kèm theo sốt, gai, rét. Bệnh nhân đi khám tại phòng khám tư, bác sĩ chẩn đoán thuỷ đậu và dùng thuốc.
Tuy nhiên, các triệu chứng không thuyên giảm nên người nhà đưa anh vào bệnh viện tuyến dưới khám. Khi bệnh nhân chuyển nặng, tuyến tỉnh đã chuyển người này lên Bệnh viện Bạch Mai.
Tại Trung tâm Cấp cứu A9, bệnh nhân có biểu hiện sốt kèm theo các triệu chứng suy đa phủ tạng, hôn mê, xuất huyết não, có tổn thương tim, đông đặc phổi. Sau đó, bệnh nhân được chuyển sang được chuyển sang Trung tâm Bệnh truyền nhiễm theo dõi.
Một ngày sau, bệnh nhân chuyển biến xấu rất nhanh. Các dấu hiệu sinh tồn giảm nên gia đình xin về và bệnh nhân tử vong tại nhà. Bác sĩ Cường cho biết đây là trường hợp đáng tiếc vì bệnh nhân còn trẻ.
Trong một tháng trở lại đây, Trung tâm Bệnh nhiệt đới tiếp nhận nhiều trường hợp bị thủy đậu. Bác sĩ Cường khuyến cáo người lớn cũng không nên chủ quan với căn bệnh này.
Thủy đậu là bệnh lành tính nhưng cũng có thể gây biến chứng nguy hiểm như viêm màng não, xuất huyết, nhiễm trùng huyết, nhiễm trùng nốt phỏng, viêm mô tế bào, viêm gan…
Một số trường hợp có thể gây tử vong nếu người bệnh không được điều trị kịp thời. Cách tốt nhất là phòng bệnh bằng tiêm vắc xin, đặc biệt là nhóm người có nguy cơ cao như suy giảm miễn dịch, nhiễm HIV, người có bệnh nền.
Đinh Kim(T/h)