Bé trai 8 tuổi nguy kịch vì bị ong vò vẽ đốt hơn 60 mũi
Theo thông tin trên VietNamNet, bác sĩ CKII Chung Tấn Định - Giám đốc Bệnh viện Chuyên khoa Sản Nhi tỉnh Sóc Trăng cho biết, đơn vị vừa cứu sống trường hợp bé trai S.L.B.D (8 tuổi, ngụ xã Thuận Hưng, huyện Mỹ Tú, tỉnh Sóc Trăng) bị ong vò vẽ đốt hơn 60 mũi dẫn đến nguy kịch.
Trước đó, ngày 17/7, bệnh nhi nhập viện trong tình trạng da ửng đỏ, phù môi, sưng nề, đau dữ dội tại vị trí các vết đốt. Bé khó thở kèm theo sốc và có nhiều vòi chích của ong dính trên da.
Theo thông tin từ gia đình, bé D. cùng người nhà đi thăm ruộng thì giẫm phải tổ ong vò vẽ, bị đốt rất nhiều. Qua thăm khám, các bác sĩ chuẩn đoán bệnh nhi bị sốc phản vệ độ II, suy gan cấp, suy thận cấp, nhiễm trùng huyết.
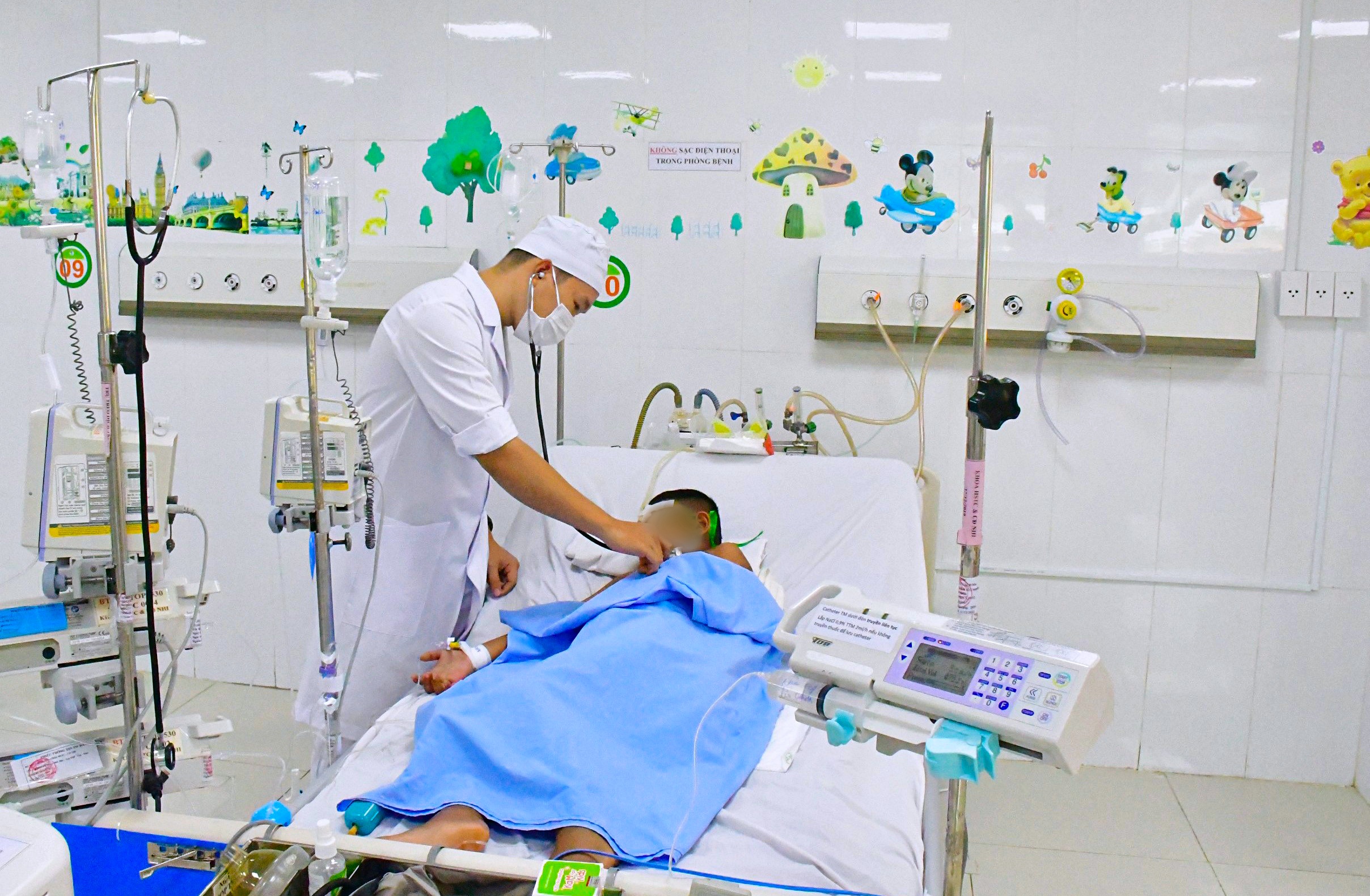
Lãnh đạo Bệnh viện Bệnh viện Chuyên khoa Sản Nhi tỉnh Sóc Trăng chia sẻ: "Đây là ca bệnh được tiên lượng ở mức độ nặng, tỷ lệ tử vong rất cao, điều trị trong thời gian dài với các biến chứng liên quan rất nguy hiểm. Tuy nhiên, nhờ được can thiệp kịp thời, bé D. đã vượt qua giai đoạn nguy hiểm”.
Nhập viện cấp cứu sau khi tự điều trị đau răng ở nhà
VTC News đưa tin, Bệnh viện Hữu nghị Việt Đức vừa cấp cứu thành công nam bệnh nhân N.V.T (57 tuổi, ở Hà Nội), nhập viện trong tình trạng viêm tấy sàn miệng. Bệnh nhân bị đau răng 2 tuần tự điều trị mua thuốc kháng sinh hiệu thuốc tư nhân. Tuy nhiên bệnh không thuyên giảm, sốt cao liên tục, sưng nề mặt, khó nuốt, nói khó do cứng hàm.
Người bệnh được gia đình đưa vào mổ chích ổ áp xe hàm mặt tại một bệnh viện ở Hà Nội, tuy nhiên gặp tình trạng khó thở, vết mổ chảy nhiều dịch mủ hôi. Ông được chuyển cấp cứu tại Bệnh viện Hữu nghị Việt Đức. Qua thăm khám chẩn đoán bị viêm tấy sàn miệng lan tỏa do răng được mổ cấp cứu.
“Khi rạch vùng dưới hàm người bệnh hút được hàng trăm mililit mủ thối, ổ mủ thông vào khoang miệng, lan xuống vùng cổ”, TS.BS Phạm Vũ Hùng - Trưởng khoa Phẫu thuật nhiễm khuẩn Bệnh viện Hữu nghị Việt Đức nói.
Hiện người bệnh tỉnh hoàn toàn, hết sốt, có dẫn lưu và hệ thống rửa liên tục mủ vùng ổ áp xe, kết hợp kháng sinh mạnh liều cao. Da vùng dưới hàm cổ được rạch rộng để mở, dự kiến sẽ khép lại sau từ 7 đến 10 ngày.
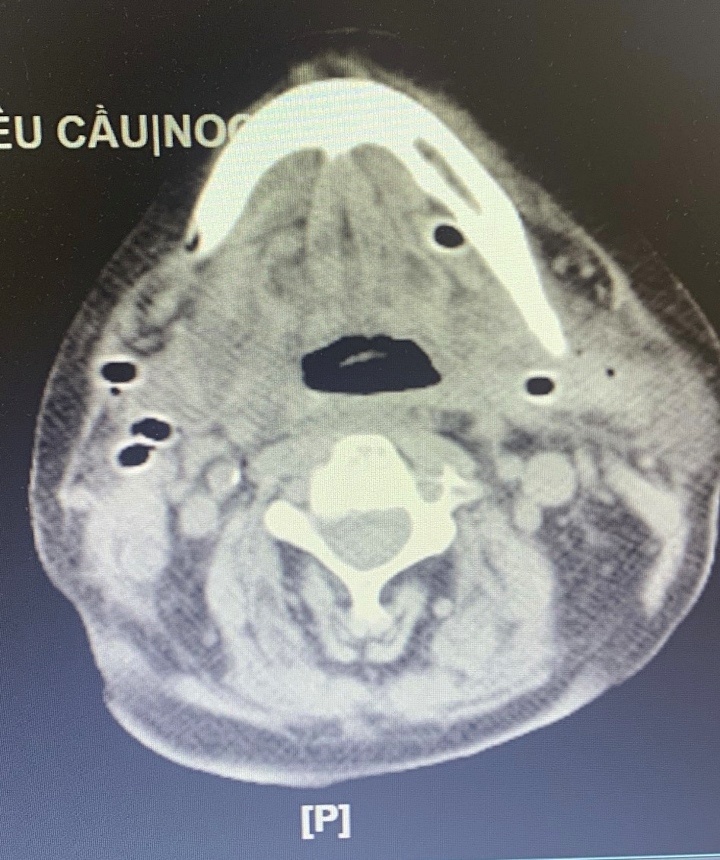
Theo TS.BS Phạm Vũ Hùng, viêm tấy lan tỏa vùng sàn miệng là bệnh lý nhiễm khuẩn diễn biến cấp tính và rất nguy hiểm. Những trường hợp nặng thường do đến muộn, bản thân có một số bệnh gây suy giảm miễn dịch cơ thể như bệnh tiểu đường.
Người bệnh có thể tử vong nhanh chóng do nhiễm trùng nhiễm độc, đặc biệt do ảnh hưởng đến đường hô hấp vì bị khối mủ đè ép vùng hầu họng và lưỡi, chèn khí quản thậm chí đẩy lệch khí quản sang bên đối diện, người bệnh không nuốt cũng không thở được.
Hơn 90% bệnh nhân viêm tấy sàn miệng liên quan đến nhiễm trùng vùng răng miệng, hay xảy ra ở bệnh nhân đái tháo đường và nguy cơ tử vong cao.
Hiện Việt Nam có khoảng 7,3% dân số mắc bênh đái tháo đường. Những đối tượng này khi có bệnh lý về răng miệng, nếu không được điều trị tích cực kịp thời rất dễ gây viêm nhiễm trùng lan toả hàm mặt, có khi lan xuống cả trung thất, làm tỷ lệ tử vong cao.
Kích hoạt báo động đỏ cứu người đàn ông bị đa chấn thương nguy kịch
Báo Sức Khỏe & Đời Sống dẫn thông tin từ Bệnh viện Quân y 175 (Bộ Quốc phòng) cho biết, đơn vị này vừa cứu sống bệnh nhân bị tai nạn giao thông vỡ đa tạng trong ổ bụng.
Cụ thể, vào 18h ngày 13/8, khoa cấp cứu Bệnh viện Quân y 175 tiếp nhận bệnh nhân T.C.L. (SN 1974, ngụ xã Đông Thạnh, huyện Hóc Môn, TP.HCM) trong tình trạng sốc chấn thương nghiêm trọng, đa chấn thương do tai nạn giao thông.
Người bệnh được vào viện trong tình trạng lơ mơ, niêm mạc nhợt, huyết áp tụt thấp, vết thương xây xát da diện rộng vùng ngực bụng bên phải, bong lóc da cẳng chân trái. Siêu âm nhanh tại giường phát hiện bệnh nhân bị dịch tự do ổ bụng lượng nhiều máu, có khí tự do trong ổ bụng.
Ngay lập tức, bệnh nhân được đặt nội khí quản, thở máy hỗ trợ, bù dịch, truyền máu cấp cứu, sử dụng thuốc vận mạch kiểm soát huyết áp. Bệnh nhân sau đó được chụp CT ngực-bụng-sọ não cấp cứu để chẩn đoán xác định và khẩn trương kích hoạt quy trình "báo động đỏ" nội viện.
Qua hội chẩn nhanh, các bác sĩ nhận định bệnh nhân bị sốc chấn thương, đa chấn thương do tai nạn giao thông. Các tổn thương gồm: Chấn thương bụng kín: vỡ gan độ V diện rộng nhiều hạ phân thùy 1,2,3,4,5,6, chấn thương thận phải độ 5 (dập nát, đứt cuống thận phải), dập nát tuyến thượng thận phải, vỡ nát khối tá tụy, rách tĩnh mạch chủ dưới ngay đoạn dưới tĩnh mạch thận, tràn máu ổ bụng lượng nhiều... Bệnh nhân nhanh chóng được tiến hành mổ cấp cứu.
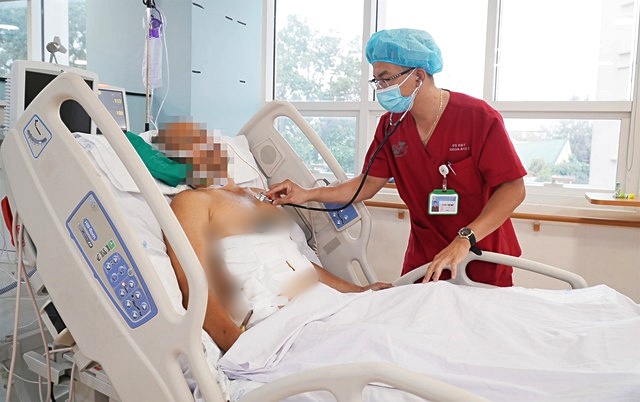
ThS.BS CKI Nguyễn Văn Mạnh ở khoa Ngoại bụng - người phụ trách chính ca phẫu thuật cho biết, đây là một trường hợp chấn thương vỡ đa tạng đặc biệt nặng vừa được hồi sức chống sốc vừa phẫu thuật, trong đó thách thức lớn nhất là phải nhanh chóng kiểm soát được tình trạng chảy máu, mất máu của người bệnh.
Tiếp đó là phải xử lý nhiều tổn thương tạng phức tạp (ở gan, thận, tá tụy), đặc biệt phải thực hiện cắt khối tá tụy trong tình huống cấp cứu, đây là một kỹ thuật chuyên sâu rất phức tạp.
Do bị mất máu nhiều kèm theo tổn thương các tạng trong ổ bụng phức tạp, bệnh nhân đã được truyền bổ sung hơn 5 lít máu và các chế phẩm máu, sử dụng 2 loại vận mạch liều cao để kiểm soát huyêt áp.
Sau hơn 6 tiếng phẫu thuật, người bệnh được chuyển sang khoa Hồi sức tích cực ngoại để tiếp tục theo dõi và điều trị bệnh nhân. Tại đây, bệnh nhân tiếp tục được duy trì an thần, thở máy, sử dụng kháng sinh mạnh phối hợp, duy trì vận mạch, thuốc cầm máu, tiếp tục bù máu và các chế phẩm máu theo tỷ lệ, tầm soát và xử trí các rối loạn đông cầm máu, rối loạn toan kiềm, ủ ấm tránh hạ thân nhiệt, theo dõi sát tình trạng chảy máu thứ phát trong ổ bụng.
Sau xử trí toàn trạng bệnh nhân ổn định dần, huyết động ổn (đã giảm và cắt thuốc vận mạch), không có tình trạng chảy máu thứ phát trong ổ bụng, được cai thở máy dần và rút ống nội khí quản sau 2 ngày vào khoa.
Hiện tại, bệnh nhân đã qua cơn nguy kịch và vẫn đang được theo dõi đặc biệt tại khoa Hồi sức tích cực ngoại, đề phòng các biến chứng nhiễm trùng, tập nuôi ăn qua sonde phục hồi lưu thông tiêu hóa.
Đinh Kim (T/h)